Células mesenquimais derivadas da gordura e da medula óssea: Há diferenças?
As células mesenquimais (CMs) têm emergido como uma abordagem promissora na medicina regenerativa, especialmente em ortopedia. As duas principais fontes autólogas dessas células são o tecido adiposo e a medula óssea, cada uma com características distintas em termos de obtenção, composição celular e potencial terapêutico. Este artigo explora as principais diferenças entre essas fontes, destacando os aspectos técnicos e clínicos. Continue lendo para entender melhor sobre elas.
Obtenção de Células Mesenquimais: Tecido Adiposo vs. Medula Óssea
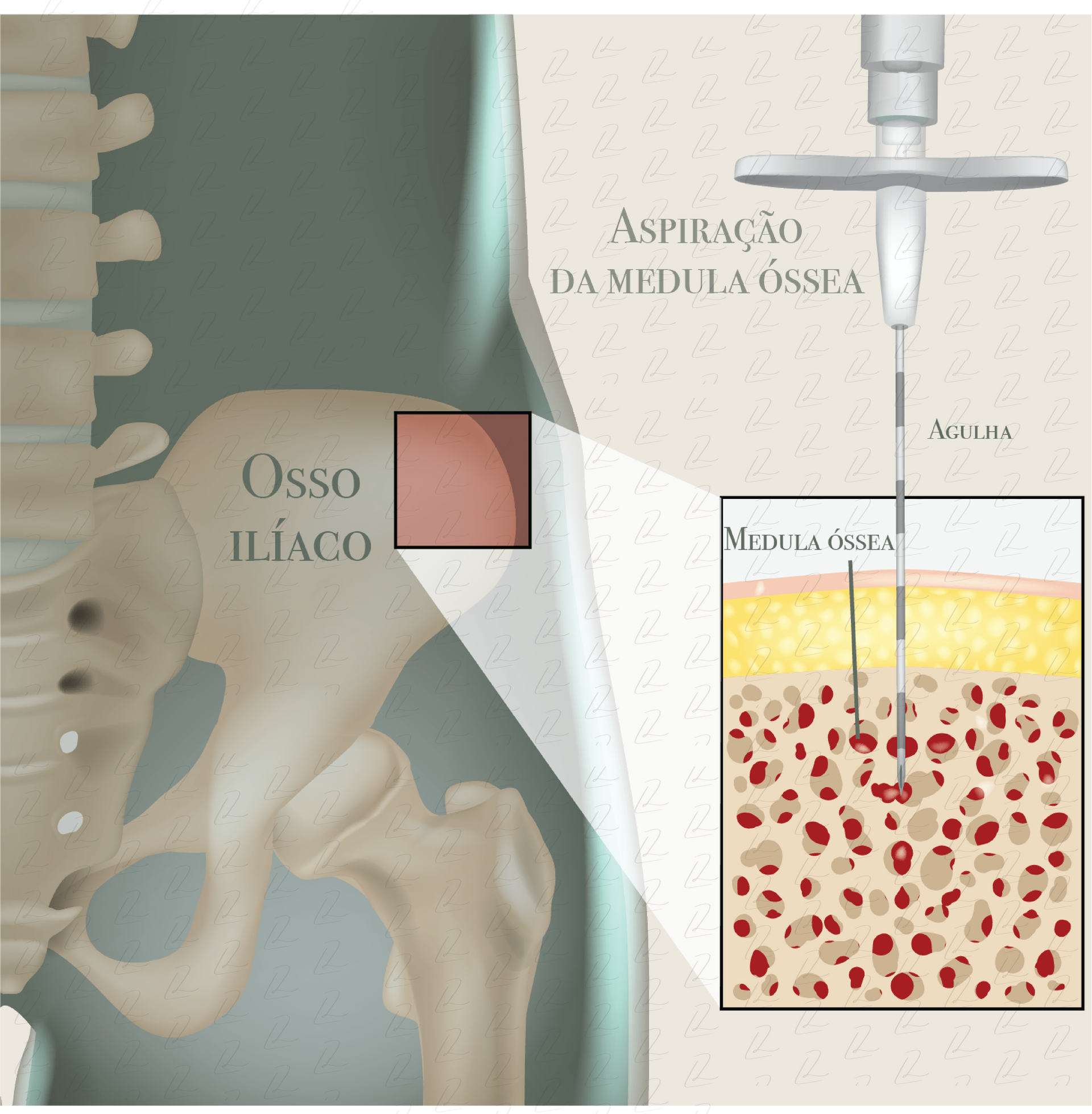
Medula Óssea (BMA)
A medula óssea é uma das fontes mais tradicionais de CMs. O procedimento de obtenção, conhecido como aspirado de medula óssea (BMA, do inglês Bone Marrow Aspirate), envolve a inserção de uma agulha na região da crista ilíaca ou metáfise tibial para aspirar o material. A técnica é minimamente invasiva, mas pode causar dor no local da aspiração e apresenta um risco pequeno de sangramento e infecção. O processo gera uma mistura de células mesenquimais, células hematopoiéticas, plaquetas e fatores de crescimento, com uma baixa proporção de CMs (aproximadamente 0,001%-0,01% das células aspiradas).
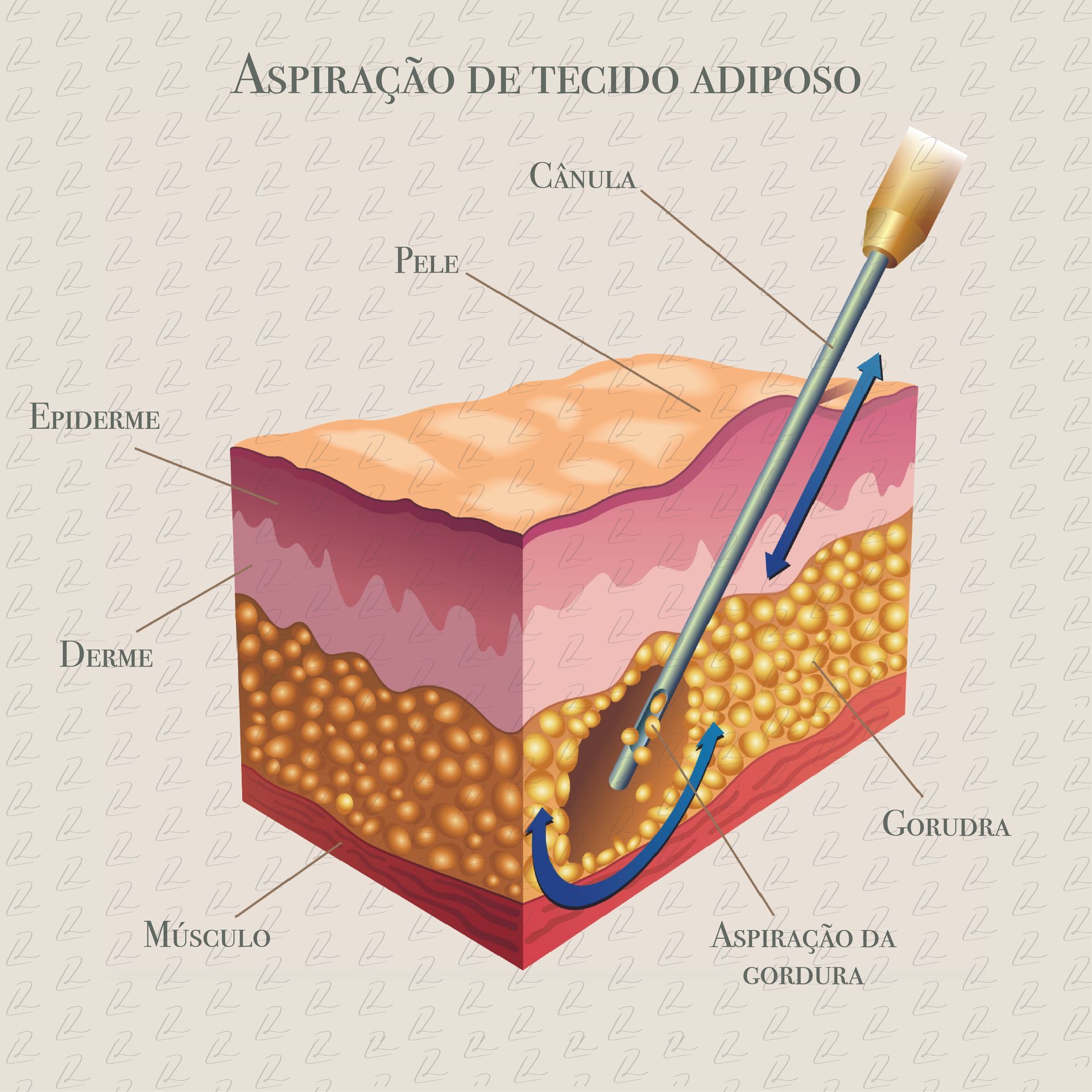
Tecido Adiposo (ADSC)
As células mesenquimais derivadas do tecido adiposo (ADSC, do inglês Adipose-Derived Stem Cells) são obtidas por meio de lipoaspiração, um procedimento relativamente simples e menos invasivo do que a aspiração de medula óssea. O tecido adiposo subcutâneo (geralmente da região abdominal) é processado para obter a fração vascular estromal, rica em células mesenquimais. Além de CMs, essa fração também contém pericitos, células endoteliais e pré-adipócitos, oferecendo um ambiente celular diverso para a regeneração. Estudos mostram que o tecido adiposo pode conter uma concentração significativamente maior de CMs do que a medula óssea, com valores que podem atingir até 2% do total celular.
Diferenças Técnicas na Obtenção e Riscos
Em termos de dor e riscos associados aos procedimentos, a lipoaspiração utilizada para obter ADSCs tende a ser menos dolorosa e menos invasiva do que a aspiração de medula óssea, o que torna a recuperação mais rápida e com menos complicações, como sangramento e infecções. No entanto, ambos os procedimentos têm um perfil de segurança favorável quando realizados por profissionais qualificados.
Composição Celular e Resposta Inflamatória
As diferenças entre o BMA e o ADSC não se limitam à obtenção, mas também à composição e função celular. A medula óssea contém uma mistura de células hematopoiéticas, plaquetas e uma pequena fração de CMs, enquanto o tecido adiposo oferece uma maior concentração de CMs e células perivasculares, que são capazes de liberar fatores anti-inflamatórios e angiogênicos.
Estudos comparativos mostram que as
células derivadas da medula óssea têm uma maior capacidade osteogênica (formação de osso), o que as torna mais adequadas para tratamentos em lesões ósseas. Por outro lado, as
células derivadas do tecido adiposo demonstram uma resposta anti-inflamatória mais robusta, sendo preferíveis para tratar doenças como osteoartrite, onde a inflamação crônica é um componente importante.
Ação Parácrina e Regeneração Tecidual
Embora a capacidade das CMs de se diferenciar em vários tipos celulares, como osteócitos e condroblastos, seja amplamente estudada, evidências recentes sugerem que sua principal ação é através da
secreção de fatores bioativos que modulam a inflamação e promovem a reparação tecidual. Tanto as CMs da medula óssea quanto as derivadas da gordura atuam através de mecanismos parácrinos, liberando citocinas e fatores de crescimento que influenciam o microambiente local,
inibindo a inflamação excessiva e estimulando a regeneração.
No entanto, as CMs derivadas do tecido adiposo demonstram uma maior capacidade de secretar fatores imunomoduladores e angiogênicos, enquanto as CMs da medula óssea têm um maior potencial de diferenciação para tecidos como osso e cartilagem. Essa diferença pode ser crucial na escolha da fonte celular para diferentes indicações clínicas.
Quer saber mais sobre a medicina regenerativa na ortopedia e suas modalidades?
Leia este artigo clicando no link.
Evidências Clínicas e Aplicações em Ortopedia
As duas fontes de CMs foram amplamente estudadas em condições ortopédicas, especialmente no tratamento da osteoartrite. Em uma revisão recente de ensaios clínicos que comparou o uso de BMA e ADSCs em pacientes com osteoartrite de joelho, ambos os tratamentos mostraram melhorias significativas em dor e função, sem diferenças significativas entre os dois grupos em termos de resultados clínicos.
Apesar disso, os estudos indicam que a
seleção da fonte celular pode depender da condição clínica específica. Por exemplo, para lesões ósseas ou defeitos de cartilagem, o BMAC pode oferecer melhores resultados devido à sua maior capacidade osteogênica, enquanto o ADSC é preferível em doenças com forte componente inflamatório, como a osteoartrite.
Benefícios e Desafios de Cada Fonte
Vantagens do BMA:
- Melhor capacidade de diferenciação em tecidos ósseos e cartilaginosos.
- Aplicações bem estabelecidas em fraturas não consolidadas e regeneração óssea.
- Procedimento considerado seguro e bem documentado na literatura.
Desvantagens do BMA:
- Baixa concentração de células mesenquimais em comparação ao tecido adiposo.
- Procedimento de obtenção mais invasivo e doloroso.
Vantagens do ADSC:
- Maior concentração de células mesenquimais.
- Melhor perfil anti-inflamatório e angiogênico, ideal para condições com inflamação crônica.
- Procedimento de obtenção menos invasivo e com menos dor.
Desvantagens do ADSC:
- Menor capacidade de diferenciação osteogênica em comparação com BMAC.
- Estudos a longo prazo sobre sua eficácia ainda são limitados.
Considerações Finais
Em resumo, tanto as CMs derivadas da medula óssea quanto as obtidas do tecido adiposo
oferecem benefícios consideráveis na medicina regenerativa, mas suas aplicações específicas variam com base nas necessidades clínicas do paciente. O BMA, com seu potencial osteogênico, pode ser mais adequado para tratamentos de lesões ósseas, enquanto o ADSC, com seu perfil anti-inflamatório, pode ser mais eficaz em condições como a osteoartrite.
A escolha da fonte celular deve ser cuidadosamente considerada, levando em conta fatores como a condição clínica, o perfil inflamatório do paciente, e a tolerância ao procedimento. Estudos futuros com ensaios clínicos randomizados e controlados serão essenciais para otimizar essas terapias e estabelecer protocolos clínicos mais precisos para diferentes patologias.
Ortopedia Regenerativa em São Paulo | Dr. Leonardo Zanesco
Se você está em busca de um ortopedista com expertise em medicina regenerativa, sou o Dr. Leonardo Zanesco, formado pela Faculdade de Medicina da Universidade de São Paulo (USP) e membro da Sociedade Brasileira de Ortopedia e Traumatologia (SBOT). Como cirurgião especializado em ombro e cotovelo, ofereço o mais alto padrão de cuidado, adaptado às suas necessidades.
Com um profundo conhecimento em medicina regenerativa e suas técnicas, minha prática é guiada pela confiança e pelo compromisso com os melhores resultados para meus pacientes.
Continue acompanhando o
blog e me siga no
Instagram para ficar por dentro das novidades e avanços na medicina regenerativa e ortopédica.